腰椎椎間板ヘルニア
【椎間板ヘルニアとは?】
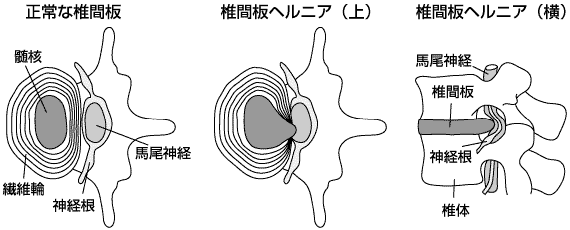
椎間板ヘルニアとは、椎骨の間でクッションのような役割をする椎間板が変性して突出し、近くにある神経を圧迫することでさまざまな症状を引き起こす病気です。
ヘルニアとは“本来あるべき腔から逸脱した状態”という意味を指します。
椎骨は背骨の骨のことで、首に7個、胸部に12個、腰部に5個存在します。
姿勢を維持する支柱としての役割や、脊椎の中心部にある脊髄・馬尾を守る役割を持ちますが、椎骨の間の椎間板へ反復した圧縮負荷、重いものを持ち上げるなどの過度な荷重、遺伝的因子などにより椎間板に変性が起こりヘルニアを発症します。
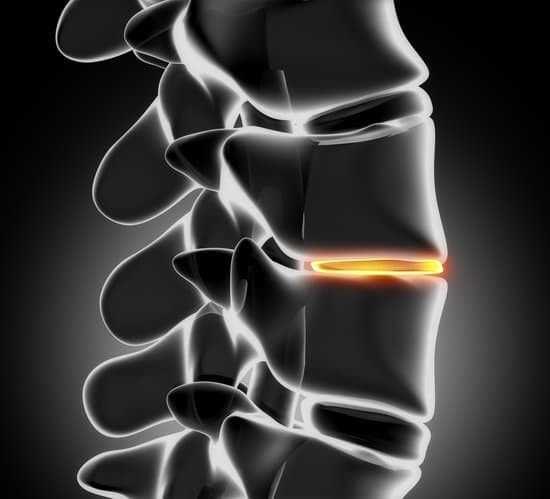
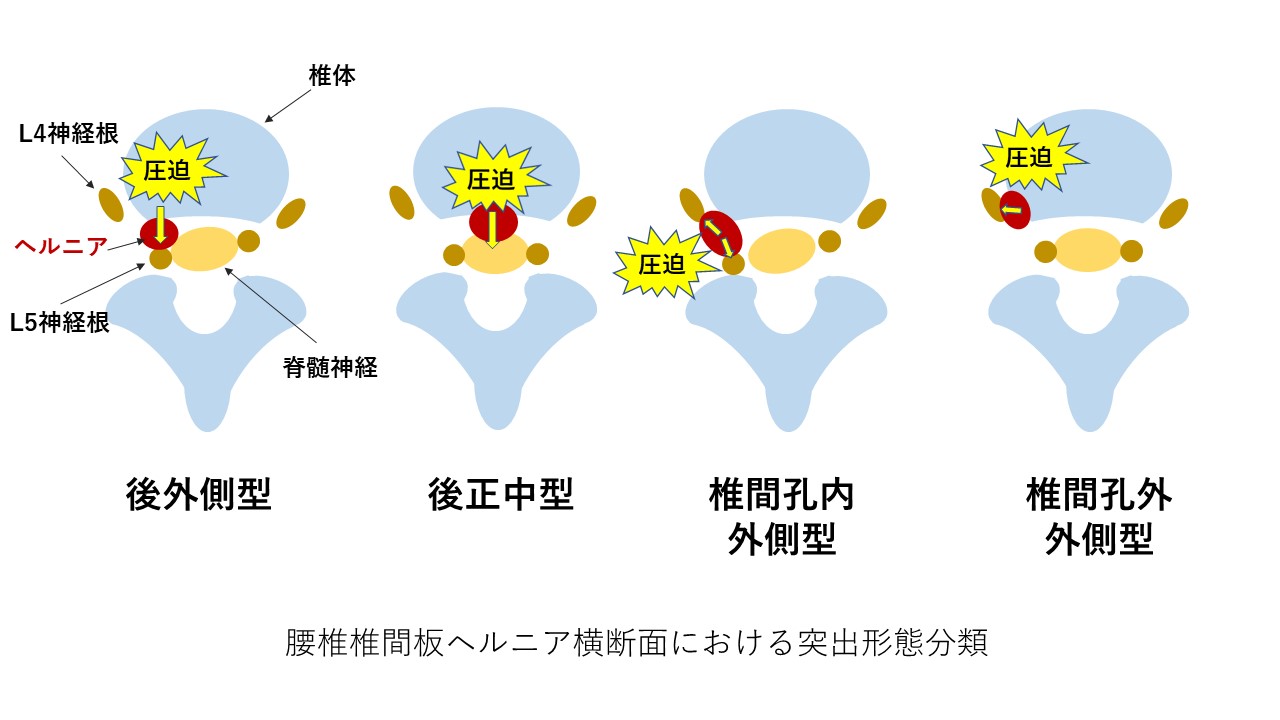
腰椎椎間板ヘルニアは下位頸椎や胸椎にも起こりますが、下位腰椎(L4/5,L5/S1)が最多です。
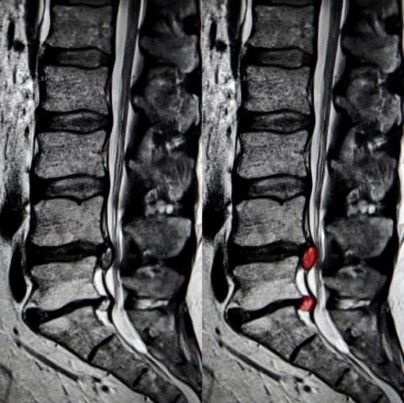
【症状】
・腰痛
・下肢の痛み
・下肢の痺れ、知覚障害
・下肢の筋力低下
・膀胱直腸障害 など
【腰椎椎間板ヘルニアの診断基準】
1.腰下肢痛を有する(主に片側、ないしは片側優位)
2.安静時にも症状を有する
3.SLRテストは70°以下陽性(ただし高齢者では絶対条件ではない)
4.MRIなど画像所見で椎間板の突出がみられ、脊柱管狭窄を合併していない
5.症状と画像所見が一致する
(引用:腰椎椎間板ヘルニア診療ガイドライン)
【腰椎椎間板ヘルニアの病態と発生メカニズム】
過度な負荷がかかったなど突然痛みが出現するような急性期では、椎間板の繊維輪に損傷が起こり、髄核が後方に移動することで脊髄神経を圧迫し、これが機械的ストレスとなることで痛みに繋がります。
発症の男女比は2~3:1と男性に多く、後発年齢は20~40歳代と若い世代に起こりやすいと言われています。
仕事や運動など大きな負荷がかかる動作を行うことが多い世代によく見られ、このような急性の痛みの場合は神経への圧迫ストレスを取り除き、炎症を抑えることで痛みが減少します。
次に最初は違和感から始まり、徐々に痛みが増して日常生活に支障をきたすような急性以外の腰椎椎間板ヘルニアはこのような経過をたどって発症します。
|
ステージ
|
Ⅰ |
Ⅱ |
Ⅲ |
Ⅳ |
Ⅴ |
| 組織変化 |
|
微細損傷 |
炎症 |
骨増殖・吸収/軟骨変性
|
変形 |
| X線変化 |
|
|
|
骨棘形成・疲労骨折/関節裂隙狭小
|
変形性関節変化
|
| MRI所見 |
|
|
MRI-STIR
画像高信号変化
|
軟骨変性 |
神経圧迫所見 |
| 症状 |
違和感 |
運動痛 |
運動後の疼痛 |
ADL障害 |
可動域制限・神経障害
|
|
X線所見に基づく分類
|
機能的障害 |
機能的障害 |
機能的障害 |
器質的障害 |
器質的障害 |
腰椎椎間板ヘルニアの発生機序として、上記のステージⅠ~Ⅲの過程を経て腰椎椎間板ヘルニアを発症します。
以前から違和感や運動時痛など何かしらのサインがあったものの見過ごし続けた結果、最終的に腰椎椎間板ヘルニアが起こったということが考えられます。
【慢性化した腰椎椎間板ヘルニア】
急性期のヘルニアの痛みは神経由来のものですが、慢性化したものは本来のヘルニアとは区別して治療アプローチすべきだと考えています。
急性期の痛みは神経圧迫の機械的ストレスにより炎症が起きて痛みを出しますが、昨今の研究により神経は生理学的に椎間板の圧迫力では痛みは起こらないと考えられるようになってきました。
「腰痛のない健康な人」と「ヘルニアと診断された人」を対象とした研究によると、健康な人の85%に椎間板の変性があり、さらに76%に椎間板ヘルニアが発見されたという研究結果が示されています*。
つまり、椎間板の変性やヘルニアがあれば必ず痛みが生じる訳ではないということになります。
画像上ではヘルニアの所見があるにもかかわらず、痛みを感知していない人も多く、本当にヘルニアによる神経圧迫で痛みが起こっているなら、手術で圧迫を取り除けば100%痛みが良くなるはずですが、術後も痛みが残存する方が多いのはヘルニアによる神経圧迫が原因でなかったということになります。
(*参考文献)
el Barzouhi A et al.Magnetic Resonance Imaging in Follow-up Assessment of Sciatica.N Engl J Med 2013; 368:999-1007.
【では何が痛みの原因なのか?】
腰椎椎間板ヘルニアによる痛みで最も典型的なのは神経根炎です。 しかしそれ以外にも脊柱管狭窄、腰椎椎間板変性症、関節炎などを起こす事が有ります。
〈脊柱管狭窄症〉
腰部脊柱管狭窄症は脊柱管の背面にある黄色靱帯などが肥厚して脊柱管を狭くした結果、腰部や下肢の神経の血流が悪くなって起こります。症状としては歩いている際に腰を反るような姿勢になることで脊柱管が狭くなり、腰部や下肢にしびれや痛みなどの症状が出現します。また前屈や座って休憩することで軽減するのが特徴です。
〈椎間関節炎〉
椎間関節炎は、椎間板の関節を抜ける神経が炎症をおこし、痛みが発生します。仙腸関節炎は、骨盤の仙腸関節に炎症がおき、痛みが発生します。関節炎の治療は、状況に応じていつくかの方法があります。
〈腰椎椎間板変性症〉
腰椎椎間板変性症は、椎間板の線維輪が変性することで発生します。椎間板が損傷などにより本来の椎間板の形が保てなくなることで変形が始まり、椎間板の機能が低下することで腰痛などの症状を引き起こします。
椎間板に入った亀裂から椎間板内の髄核が漏れ出すことで、神経に炎症が起こり足の痛みや痺れなどの症状が出ます。また、椎間板の劣化により椎間板の高さが減少し、骨と骨との距離が近づくので、衝突しやすくなります。衝突を繰り返すと骨棘と呼ばれる骨のトゲのようなものができたり、椎体そのものの変形が生じたりすることで変形性腰椎症になります。
この変形により骨の表面や周囲の組織などに炎症が生じて、神経由来の症状の他に腰やお尻回りなどにも痛みが発生します。
【腰椎椎間板ヘルニアになる本当の原因】
まず最初に考えなくてはいけないことは、そもそも何故ヘルニアが起きる程の負担が腰椎にかかったのかということです。
慢性的に腰椎へ何らかの負担がかかっていたことにより発症したため、どのような動作や負荷で起こったのか原因を探らなければ再び繰り返す可能性があります。
何故腰椎へ負担がかかってしまったかを考える際、腰椎の上下にある〈胸椎〉と〈股関節〉を評価することも大切です。両者はどちらも回旋可動域が大きく、対して腰椎は回旋には乏しい関節の構造をしています。
つまり〈胸椎〉と〈股関節〉の回旋可動域が低下すると腰椎でその動きを代償することでストレスがかかり、椎間板に変性が起こってくる可能性があるということが考えられ、痛みのある関節(腰部)以外に原因がないか探ることが重要となります。
またヘルニアで訴えの多い臀部〜大腿外側の痛みや坐骨神経痛に代表される下肢の神経症状は特に股関節周囲の筋群の緊張や筋疲労による痛みの出現場所とも一致するため、実は股関節周囲筋群の筋スパズムやトリガーポイントが原因だったということも多くあります。
痛みの原因と理由を正しく理解して、何度も繰り返さない体を作ることが重要です。
【痛みを繰り返さない体を目指す】
腰椎の椎体一つ一つに椎間関節が存在し、それぞれがわずかに動くことで負担を一箇所に集中させることなく分散させています。
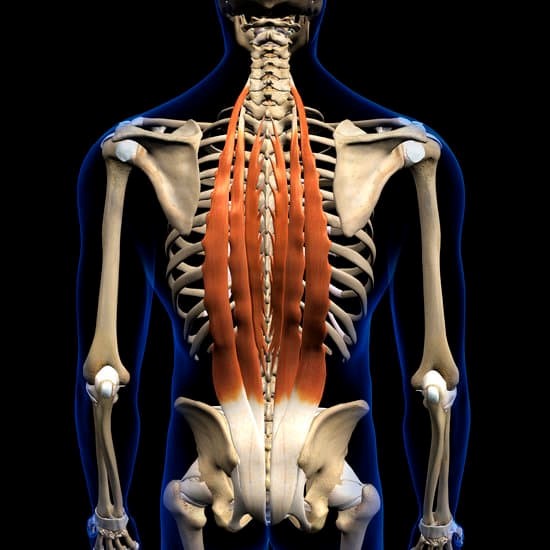
腹直筋や脊柱起立筋といった大きなアウターマッスルでは椎間関節の細かい制御は不可能で、アウターマッスルメインの運動では、必ずどこか局所的に負担が強くかかってしまいます。
それが好発部位でもある、L4/5、L5/S1となります。
腰痛=腹筋、背筋トレーニングというイメージがある方もいると思いますが闇雲に腹筋や背筋などのアウターマッスルを鍛えることが良いとは限らず、腹横筋や多裂筋、回旋筋、半棘筋などといったインナーマッスルによる細かい制御(モーターコントロール)を行うことで、アウターマッスルも効果的に機能することができます。また腰椎と股関節を繋ぐ唯一の筋である大腰筋の働きも重要です。
正しい体の使い方を再獲得し、腰の周囲の筋肉を鍛えることにより症状の軽快と再発しない体を作ることにより完治を目指しましょう(モーターコントロールアプローチ)。
・腰椎椎間関節が一つ一つ動くこと
・胸椎や股関節に制限がないこと
・多裂筋や腹横筋、大腰筋といったインナーマッスルが機能していること
これらの条件を揃えることにより腰のへ負担を軽減でき、痛みの出にくい体へと変えていくのが最善の治療と考えています。
【有効な運動療法(モーターコントロールアプローチ)】
多裂筋トレーニング

〈クロスエクステンション〉
・四つ這い位になります。
・対角の手と足を上げ、姿勢を保持します。
・腰を反らさないよう気を付けながらゆっくりと元の姿勢に戻ります。
3秒かけてゆっくり手足を伸ばし、3秒かけて四つ這い位に戻ります。
腹横筋トレーニング

〈ドローイン〉
・仰向けに寝て膝を立てます。
・息をゆっくり吐きお腹をへこませていきます。
・息を吐きこれ以上お腹がへこまないというところまで吐ききったら、その状態をキープしながら浅い呼吸を繰り返します。
10~30秒キープしましょう。
大腰筋トレーニング

〈バイシクルクランチ〉
・足を伸ばした状態で仰向けになり、両手を頭の後ろで組みます。
・両足を浮かせたまま片膝を90°程曲げ、上半身を起こしながら対側の肘と膝が触れるよう同時に引き寄せて体を捻ります。
左右交互に20回×3セット程度行います。





〒502-0909 岐阜市白菊町5-10
-トータルコンディショニングラボ-
ヤマモト整骨院
☎058-297-1779